呼吸障害における自主訓練
こんにちは、ラミマルです。
先日から呼吸障害について書かせてもらっています。
初日は、呼吸障害の病態について書かせてもらいました。
誤嚥性肺炎にならないために 呼吸障害と呼吸リハ - ラミマルブログ
2日目は、呼吸障害の評価とその対応について書かせてもらいました。
3日目は、呼吸障害に対する自主訓練について書こうと思います。
呼吸障害が楽になれば、生活の質は改善される可能性があります。

もくじ
呼吸障害になったら
以前からの記事でも書かせてもらっていますが、呼吸障害になると息切れや呼吸困難がよく起こります。そうなると日常生活で動き回ることは減り、息が上がらない中での生活となり、それが体力の低下につながるという悪循環に陥ってしまいます。
そうならないように、自身での呼吸の訓練や動作方法を習得し生活範囲を拡大していくことが大切となります。
呼吸法の習得
口すぼめ呼吸
![口すぼめ呼吸のイラスト🎨【フリー素材】|看護roo![カンゴルー]](https://img.kango-roo.com/upload/images/ki/pursed-lips-breathing-thumbnail.jpg)
口すぼめ呼吸は、鼻から息を吸い、口をすぼめて息を吐きます。吐くときは「フーッ」っと長く吐く呼吸法です。この口すぼめ呼吸によって、1回換気量・肺胞換気量が増加、呼吸数が減少します。口すぼめ呼吸は、息をはく30㎝向こうに自身の手をかざし、そこに息が届けば、上手く行えています。
腹式呼吸
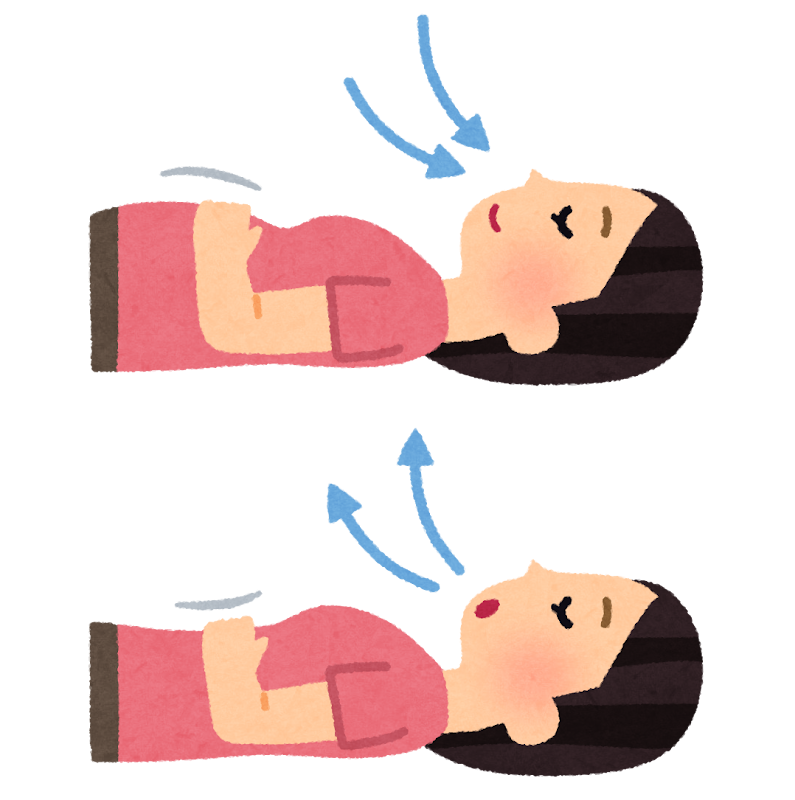
呼吸には胸式呼吸と腹式呼吸があります。胸式呼吸は息を吸ったとき胸が膨らみます。腹式呼吸ではお腹が膨らみます。胸式呼吸では運動時や緊張状態に起こりやすく、交感神経が優位となります。逆に腹式呼吸は就寝中や心身がリラックス状態に起こりやすく、副交感神経が優位となります。
腹式呼吸は口すぼめ呼吸と併用して行い、全身がリラックスして行える仰臥位などから始めることがよいとされています。
まず呼吸をする際に、腹部に軽く手を置きます。そして息を吸う際にその手が少し押しあがるようにします。息を吐くときには、お腹がへっこむのを感じてください。手を置いて分かりにくい場合は、すこし重みのある(1キロ程度)雑誌などをお腹に乗せて上下することを確認しながら呼吸を行ってください。

仰臥位で出来るようになったら、次に座った姿勢で行います。座って出来るようになれば、立位場面で練習をしていきます。そのように活動時に腹式呼吸が行えるようになれば、息切れを減少させることが出来ます。
パルスオキシメーターによる動作時SPO2の測定
昨日の記事でも登場したパルスオキシメーターです。
このパルスオキシメーターではSPO2といって、血液中の酸素の量が測定できます。これを長時間つけていることで、どの動作で酸素が不足するのか自分で確認することが出来ます。歩行やリハビリ時など装着しながら動作を行い、動作中の変化や自分で呼吸法を試した後のSPO2を定期的に記録します。そうすることで自分の呼吸障害の状態を明確化でき、自分でコントロールする指標にもなります。
動くときに注意すること
日常生活で息切れを起こしやすい動作はいろいろあります。その中でも歩行や入浴、トイレ、更衣などは注意が必要です。またIADLと言われる、洗濯や掃除、炊事などの動作も息切れがよく起こりやすいです。
これらの動作を行う際には、腹式呼吸で呼吸を整えてから行う、ゆっくり動作を行う、途中で休みを入れて呼吸を調整するなどの工夫を行います。
動作を急いで行ったり、息を止めて動作することなどは極力さけましょう。
軽い体操を行う
口すぼめ呼吸や腹式呼吸に加え、簡単な首回りの体操や体幹を捻ったり、左右に倒したりする体操をします。その間にも休憩や呼吸を調整しながら行います。また起立運動や歩行運動を取り入れて、SPO2が90%を切らないように少しずつ体を動かしていきましょう。
最後に
呼吸リハビリを進めるうえで、呼吸の体操や簡単な体操から始め日常の生活をあせらず無理をしない中で進めてい事で、少しずつの変化を実感していくことが大事となります。何事もいきなりは改善しません、あせらず行きましょう。
よく口すぼめの呼吸の訓練でピロピロ笛を吹いてもらったりします。気になる方はぜひ試してください。
呼吸障害での評価と、その対応方法
こんにちは、ラミマルです。
先日は呼吸障害で起こる問題と廃用症候群での呼吸障害の病態について書きました。
今日は、呼吸障害はどう評価していくかや、病院ではどう取り組んでいるかを書いていきたいと思います。
でははじまり~

もくじ
呼吸障害の評価
問診
まず息切れや呼吸が苦しいなど、呼吸状態を把握することが大切になります。これは体を動かしたときに起こるか、起きているだけで起こるのでは、病態の状態は変わってきます。また咳や痰の有無も指標になります。色がついた痰がでるかどうか、それを自分で出せるかどうかなど、現在の呼吸状態を知るものになります。自分で痰を排痰できなければ、吸引で痰をとる必要もでてきます。
また生活してきた状況を聞き、喫煙歴や運動歴などを把握することも、その方の経過を知るうえでは必要なことになります。
姿勢
また呼吸は姿勢や胸郭の柔軟性からも影響を受けます。猫背では胸郭は屈曲位となり可動性は狭まります。また寝たきりの状態となると、大きな呼吸をする機会も少なくなり胸郭の柔軟性も失われます。そのためどういう姿勢で日常生活を過ごしているかや、胸郭の柔軟性を把握しておくことは大事なことになります。
聴診、X線写真
また肺の音を聞き、肺の状態を判断していくことも大事になります。またX線、いわゆるレントゲンといわれる奴ですね。これも肺の状態を知る上では有効な手段になります。
呼吸困難の評価スケール
呼吸困難は、運動を行う上でたびたび起こってくると厄介なものになってきます。呼吸困難の程度を評価するスケールで修正ボルグスケールというものがあります。
修正ボルグスケールはその時々の状態、安静時や運動時、入浴時などの呼吸困難の状況を主観的に評価できるものになります。この評価を日々チェックすることで、増悪の変化に気付け自身の体調の管理にも繋がます。
経皮的酸素飽和度(SPO2)
SPO2という言葉聞いたことがあるでしょうか?SPO2とは、酸素飽和度といい動脈中の赤血球のヘモグロビンが酸素と結合している割合をパーセンテージで表しているものです。つまり血液の中に酸素がどの程度運ばれているかということです。
ちなみに正常な割合は96~99%です。これはパルスオキシメーターという機械で測定します。
ちなみに疾患によってはその割合が低下します。酸素飽和度が低下すると、酸素不足によって手足や皮膚がチアノーゼといって青紫色になることがあります。
呼吸障害にどう対応するか
呼吸障害は合併症として肺炎や、脳卒中後の嚥下機能の低下による誤嚥性肺炎などがあります。これらを予防していくことが、排痰のサポートをしていくことが回復の近道になります。
体位ドレナージ
気道の分泌物が肺の末梢部に溜まることで炎症が起こり肺炎を引き起こします。そのため体位ドレナージでは、末梢の肺を上側に持ってくるような体位をとり、重力を利用し肺に溜まった分泌物を肺の中枢部に排出する方法です。この体位には仰臥位や腹臥位、側臥位などがあり、目的とする肺の領域によって体位が異なります。
体位ドレナージを行う場合、姿勢変換が禁忌(行ってはいけないこと)となっていないことが条件となっています。また体位変換で疲労感が強い場合などは、その時々の状況に応じて取り組まなければなりません。
呼吸介助
体位ドレナージに加えて、呼吸介助も有効な手段となります。徒手的に胸郭の動きに合わせて呼吸を介助することで排痰に繋がります。胸郭に手を当てて動かすので、骨粗鬆症など骨の強度が十分でない方には強い圧迫は気を付ける必要があります。
まとめ
・呼吸障害を判断する上で、評価をすることが必要
・体位ドレナージや呼吸介助にて排痰を助ける一助になる
最後に
呼吸障害にて、息切れや痰が止まらない生活は苦しいものです。そのため普段のちょっとしたか関りから排痰や活動性が上がることに繋がれば、生活の幅が広がるかもしれません。
誤嚥性肺炎にならないために 呼吸障害と呼吸リハ
こんにちは、ラミマルです。
みなさん最近ご飯の飲み込みが悪かったり、むせたりすることはありませんか?
食事後にゴロゴロ音がしたり、咳が止まらないなどの症状がある人は要注意です。
今日は、そのような問題が起こる呼吸障害について書いていこうと思います。

もくじ
脳卒中片麻痺で起こる呼吸障害
脳卒中になると、片麻痺といい体の半身が麻痺して動きにくくなります。また呼吸に関与する体幹筋の麻痺などにより、スムースな呼吸が制限されることもあります。首回りの麻痺や舌の麻痺などにより呼吸以外にもさまざまな合併症を引き起こします。そのため大きな障害に目が行きがちですが、呼吸器官周辺にも目を向ける必要があります。そのため起こってくる合併症を紹介していきます。
嚥下障害
脳卒中で片麻痺になると嚥下障害が頻繁に起こります。急性期では3割から4割の方が飲み込みなどに問題があると言われています。嚥下障害になるとのみ込みが行えなくなるので、食事が摂れず栄養不良や脱水症状になってしまいます。
病院では、看護師が経鼻経管栄養と言って鼻から胃までチューブを通して、直接栄養を送ります。食事が自分で取れない方はほとんど鼻にチューブが入った状態で転院されてきます。このチューブで直接胃まで栄養を送っている間は栄養不良や脱水の心配ないといえます。
嚥下障害がよく起こる部位としては脳幹が挙げられます。脳幹には間脳、中脳、橋、延髄という部位に分かれており、脳幹の働きは意識・呼吸・循環を調整したりと人間の生命活動を維持する働きを司っています。脳幹以外にも、多発梗塞、広範囲の脳梗塞で嚥下障害が起こったりします。
延髄では嚥下機能を司る神経などが集中しており、これらが障害されることで重度の嚥下障害が起こります。これを球麻痺といい、球麻痺では咽頭・喉頭障害に左右さがあり、嚥下反射が起こりにくくなります。つまり口から飲み込んだところから、のどを通過する当たりに麻痺が起こり、のどに物がくるとゴクッと飲み込む反射も起こりにくい状態となります。
また多発性脳梗塞では、仮性球麻痺という嚥下障害が起こり、これは左右に関係なく舌や口の中、咽頭機能に麻痺が起こり、嚥下反射も遅れて起こることが見られます。またそれに加え、意識障害や注意機能障害などの高次脳機能障害が加われば、より食事がスムースに進みにくくなります。このような状態で食事を続けると、誤嚥するリスクは高まってしまいます。
誤嚥性肺炎
誤嚥とは、本来気道に入るべきではない食物や唾液が気管や気管支まで入ってしまった状態をさします。一度誤嚥をしたからといって必ず肺炎になるわけではありませんが、呼吸機能の低下や全身の免疫力が低下していること、低栄養などが重なることによって誤嚥性肺炎を起こしてしまいます。
誤嚥性肺炎は脳卒中後ではよく起こります。そのため誤嚥性肺炎を起こさないように回復期病院では、ポジショニングや体位変換、離床や運動療法を中心に進めていきます。この辺りは後日もう少し詳しく書こうと思っています。
呼吸障害
片麻痺になると麻痺の影響から体が猫背になったり、姿勢が崩れ胸郭が圧迫された状態になります。またずっと寝たままの姿勢で過ごすと胸郭の柔軟性が失われ呼吸障害が起こります。
廃用性症候群での呼吸障害
廃用症候群とは、病気やケガによって安静臥床が求められる状態が続き、心身の機能状況が低下することで起こります。機能の衰えは、筋や骨などに加え呼吸器などにも起こります。それらの影響により誤嚥性肺炎を起こす可能性は大きくなります。
廃用での呼吸障害を起こさないようにするには、少しずつ離床をすすめ、運動負荷を加えていくことが大事になります。急に起きれない場合は、ポジショニングを丁寧に行い、定期的に排痰(痰を出す方法)を進めていく必要があります。
これらも後日詳しく書きたいと思っていますので乞おうご期待です。
まとめ
・脳卒中になると呼吸障害にともなった合併症を伴う
・延髄や多発性脳梗塞などで、球麻痺、仮性球麻痺となっていまう
・誤嚥性肺炎は、頻発しやすく致死率も高いため気を付ける必要がある
最後に
脳卒中で自宅に帰られた後も、寝たきりの状態が続くと廃用症候群から誤嚥性肺炎のリスクは大きくなります。今日は呼吸障害がどういうものか説明させていただきましたが、後日どう対応していけばいいか書きたいと思います。
タイトルで分かる通り、肺炎を防ぐための秘訣がここに載っています。みなさん喉を鍛えましょう。
脳卒中後の肩の痛み!! 知っておきたい対応策
こんにちは、ラミマルです。
本日は脳卒中後の肩の痛みについての第3章です。
一日目は、脳卒中時の肩の痛みや麻痺のレベルによって痛みが変わる可能性があることを書きました。
脳卒中後の痛み!? その肩、亜脱臼していませんか? - ラミマルブログ
二日目は、肩の痛みの原因について主に書いてきました。
そして今回は、肩の痛みに対する対応策を書いていこうと思います。

もくじ
ポジショニング
ポジショニングとは、クッションなどを上手に利用して目的に適した安全で楽な姿勢を提供することです。肩の痛みを発生させないためにも寝ている姿勢や、車いす上でのポジショニングはかならず必要になってきます。
ベッド上でのポジショニング
【送料無料】ナーセントロール Lナーセント(アイ・ソネックス)『送料タイプ:A【介護用品】』メーカー直送 - 10,686円
前回の記事にて、腕が背中方向に継続的に引かれると靭帯等が引き伸ばされ、循環障害や亜脱臼に繋がり炎症が出現するといいました。そのため背中方向に長時間引かれるのを防ぐためには、タオルやナーセントパット、枕などを上手に利用します。あまり高さがあるものは寝苦しさに繋がるため、すき間を埋める程度のもので調整してください。
手がだらんと垂れるのではなく、上記の写真のように下から覆ってあげる、また楽にお腹まわりに手が置けるといい感じです。
ここで何点かベッド周りにそろえておいたほうがいいものを併せて紹介しておきます。
見たことありますかね?これがナーセントパットというものです。よく病院でも使われており、側臥位が保持できない人の背中側に敷き込んだりします。これにより姿勢の保持が可能になります。また仰臥位で寝ている際に、仙骨部に圧がかかりすぎて褥瘡のリスクが高まるときなどに、左右の腰骨の下に敷き込み圧を軽減させたりします。
二つほどあると、姿勢を保つためには重宝するアイテムになっています。
次に紹介するのがナーセントEXユーです。個人的にはウサギの耳に似ているので、うさちゃんクッションなんて呼んでいます(笑)
使い方はナーセントロールによく似ているかもしれませんね。頭側から腕周りをやわらかくフィットさせてくれるので、円背、首や肩周りにすき間が大きくあく人には最適です。これ寝てみるとかなり気持ちいいです。病院でも首回りや肩回りが固くスペースが空いてしまう人によく利用しています。
フィットさせてくれる分、寝返りが自分で行えない場合は汗をかきやすくなります。そのため定期的な姿勢の変換は必要になってきます。
またニトリにある低反発枕もなかなか侮れません。頭元に使ってもいいと思いますし、片麻痺になると膝下の間にスペースがあくことがよくあります。そのため膝下に枕を敷きこんだりすることで、短縮してしまった下肢の筋肉も上手にポジショニングすることができます。
車いすでのポジショニング
車いすでのポジショニングでは、まず真っ直ぐに座ることが必要になってきます。今回は上肢のポジショニングなので、車いす自体の座らせ方という点は割愛させてもらいます。座るうえでの気を付ける点は機会があればまた記事にしたいと思います。
【送料無料】ナーセントロール Lナーセント(アイ・ソネックス)『送料タイプ:A【介護用品】』メーカー直送 - 10,686円
車いすでも長時間座ることがあると思います。その間上肢がだらんと垂れたままでは、腕の重みで肩が引っ張られ、循環障害や亜脱臼に繋がり炎症が起こることはお伝えしたと思います。そのためそれを防ぐために上記でも紹介したクッションを上手に利用してください。
上のところでも紹介したナーセントロールやEXユー、高さが合えばクッションでも代用できると思います。できるだけ上肢がだらんと垂れた姿勢を作らないように気を付けてください。
これを利用するメリットとしては、真っ直ぐの姿勢が取りやすく麻痺した手を忘れにくいことがあります。また前方で腕を支持することができ、姿勢の崩れを防ぎやすいです。循環障害や亜脱臼の防止になり痛みの軽減が図れる可能性があります。
肩自体にに装着するもの
上で紹介したものは、環境的にそろえる物でしたが次に紹介するのは肩自体に装着するものです。ここでは三角巾やアームスリング、ショルダーラップなどを指します。これは脳卒中ガイドラインでは推奨グレードC1とされていて、行うことは考慮してもいいが科学的根拠はないとされています。つまり行うと必ずいい方向にいく根拠はないものと知っておいてください。
アームスリング
主に重度の上肢片麻痺の方に利用します。安静にしている際に痛みが出たり、寝返りなどの動作時や夜間痛があるときに利用したりします。また歩行時など上肢の重みが邪魔となりバランスが崩れる際に使用します。基本的に三角巾と同じような役割となります。
注意点としては、長時間利用すと首回りに引っかけて吊り上げるので、肩回りに負担がかかります。また一人で装着することは難しいため、着けるのには介助が必要です。長時間の利用で上肢の手が曲がった姿勢を助長してしまったり、麻痺側を使用する機会を奪うため不使用となりやすいです。
ショルダーラップ
用途としてはアームスリングと大きく変わりません。安静時や動きの入る場面での痛みや夜間痛があるときに利用します。肩の重さをバンドで引き付けて安定させるので、肩の根元からサポートしてくれます。またアームスリングと違い前方で手を吊り上げるわけではないため、前方向に重みがかかることとはありません。
デメリットとしては、一人で装着することは難しいことや、肩付近につけるために汗をかいたり、長時間の使用は循環障害に繋がる可能性があります。
まとめ
・ベッドの姿勢や車いすでの上肢の管理が痛みを防ぐポイントとなる
・肩に装着するもので、肩にかかる重さを軽減できるものがある
最後に
脳卒中後の肩の痛みはいろいろ原因があります。その多くがポジショニングや、肩自体を上手にサポートすることで軽減できることもあります。そのため今日の記事を参考にしてもらい、少しでも変化があれば嬉しいです。痛みを軽減させて充実した生活を送れるように応援しています。
脳卒中後の肩の痛み? どうして起きる?
こんにちは、ラミマルです。
先日は脳卒中後の上肢の痛みについて書きました。
・肩のトラブルは手が上がらない、亜脱臼、痛みなどがよく挙がる問題となる
・痛みは片麻痺の方にはよく頻発する
・ブルンストロームステージで痛みに差が出る可能性がある
今日はどうして痛みが起こるのかと、どのように対応していくか書いていこうと思います。

もくじ
肩の痛みはなぜ起こるのか
脳卒中後は肩の痛みが起こりやすいと言いましたが、ではなぜ痛みが起こるのでしょうか?痛みの起こる原因をいくつか挙げてみましょう。
- 寝返りや起き上がり時に麻痺側上肢の忘れ
- ポジショニングなしで臥床、車いす離床
- 移乗時などに上肢を打ちつける
- セラピストによる誤ったハンドリング
などですかね。
・寝返りや起き上がり時の麻痺側上肢の忘れ
私たちが寝返りや起き上がりをする際、右側に向けば左肩がついてきて、肩から手にかけて上肢が残ることはありません。しかし麻痺した状態で寝返りを行うと、麻痺した側の上肢が残り体幹だけが捻じれ、その捻じれに上肢が引っ張られてついてくるという動作をよく見かけます。
肩が残ったまま体幹に引っ張られる状態では、肩の付け根の筋や靭帯には大きなストレスがかかります。このような動作が繰り返し起こることによって肩の痛みが生じる原因のひとつとなります。
・ポジショニングなしで臥床や車いす離床
寝ている姿勢では、麻痺側上肢は背中側に常に引っ張られる形となります。健常な方ですと、姿勢が窮屈になると自然に寝返りをうち姿勢を変えますが、片麻痺がある状態だと、上記のような麻痺側を忘れた寝返りなどにも繋がりますし、スムースにも動けません。
そのため常に腕が引っ張られる状態が続くと、靭帯等が常に引き伸ばされ循環障害や亜脱臼に繋がり、その結果肩の炎症が出現します。
・移乗時などに上肢をうちつける
これは肩の内部の痛みとは別で、だらんと麻痺した手が移乗時などにどこかにぶつけることで、痛みが発生してしまいます。これはいわゆる打ち身です。そのため移乗時などは、手の管理に気を付け、柵やアームガードなどを外しておくことでぶつけることは防げます。
・セラピストや介助者による誤ったハンドリング
私たちセラピストは関節可動域訓練といって、肩の可動域を確保、改善するために肩を上に挙げていく訓練を行います。しかし片麻痺後の方は、肩甲骨の動きや筋の働きなどが不十分で本来スムースに上がっていく肩がぎこちなく動き、肩峰下滑液包を挟み込んでしまい炎症を起こしてしまう場合があります。
また着替えの際に肩を無理にねじった状態で袖を通すなどで痛みが生じる場合があります。
肩の痛みをそのままにしておくと?
肩の痛みが続いてしまうと様々な問題が起こってしまいます。肩が痛いとどうしても動かすことがいやになり、動かさなくなります。そうなると関節可動域制限が起こり、肩周りは手を上げられる範囲が小さくなるかもしれません。
また動かすことが減ると、循環障害で手のひらや指がむくむ浮腫になります。また肩からの重みで姿勢が崩れ、座位や立位時のバランスの低下にも繋がるでしょう。上肢の重みから首回りも牽引され、嚥下機能の低下にも繋がります。
このように上げればキリがないですが、たくさんの弊害が起きることは確実です。
まずは肩の痛みを作らない
先日の記事にも書きましたが、痛みは早ければ発症後2週間、一般的にには2~3か月のうちに肩の痛みが起こるとされています。
そのためベットで寝ている姿勢を評価し、寝返りや起き上がりも麻痺側上下肢が忘れられていないかチェックしましょう。また夜間時の寝返り動作も無意識に捻じっている可能性があるので注意が必要です。
また車いすの座っている姿勢も手がだらんと垂れていると、上肢が下方向に牽引される原因に繋がります。これらをチェックし本人や家族が注意喚起していくことが大事となります。
肩の痛みがでたら?
まずお医者さんに診てもらいましょう。その上で痛み止めも上手に利用しましょう。また痛みの評価や動作の評価を行い、肩関節を三角巾やアームサポーターで保護しましょう。そして寝ている姿勢や車いすでの姿勢がどうなっているか評価しましょう。
痛みのない範囲で動かすことも大事になります。動かさなければ、肩が固まってしまうこともあるでしょう。痛みのない範囲で肩を使うことで、肩関節周囲の筋肉を鍛えることにも繋がります。なかなか本人だけではケアしにくい場面もあるので、家族みんなで協力して関わっていきましょう。
まとめ
・肩の痛みは、長時間の牽引や起居動作時の肩の捻じりなどが原因の一つ
・痛みを継続すると、さまざまな問題が起こる
・ 痛みを保護することや、痛みのない範囲で動かそう
明日は具体的な対処法をまとめていこうと思います。
肩の安定性を保つために、病院ではこのようなサポーターを利用します。大きさや左右、サイズも選べて、肩を安定させてくれる作用があります。しかし長期間着用するのは蒸れたり、血管等を圧迫する恐れがあるため、肩を安定させたいときに使用してみましょう。
脳卒中後の痛み!? その肩、亜脱臼していませんか?
こんにちは、ラミマルです。
今日は上肢(肩から手にかけて)の問題についてです。
脳卒中の片麻痺になった際に、上肢に痛みが伴うことはよく見られます。
その痛みは何が原因で起きているのでしょう?
原因を知ることで、もしかしたら痛みの予防や対応が出来るかもしれません。
では上肢の痛みの管理について話していきたいと思います。

もくじ
よくある肩のトラブルは?
肩の痛みに行く前に脳卒中で片麻痺になったとき、肩にはどんな問題が起こってくるでしょうか?いくつか挙げてみましょう。
・手が上がらない
まず脳卒中の片麻痺になると脳からの指令が筋肉に届かず、筋肉の働きが十分発揮できなくなります。そのため肩周囲の筋肉が萎縮し、肩の骨や筋肉の並びが崩れることから、円滑に手が上がりにくくなります。
・肩の亜脱臼の出現
上の図で見てもらえば分かるように、肩の関節は肩にはまる部分が丸みをおびており、球関節といわれます。この球関節を受けとめる部分は、ちょうどはまりやすいくぼみになっており適合性を保っています。その他にも靭帯の作用や、関節の中の圧を陰圧に保つことなどで肩関節は安定しています。(その他にも働きはありますが割愛します)
しかし脳卒中片麻痺になると、姿勢の崩れ、関節のはまり具合、靭帯機能など、もろもろの働きが破綻することで亜脱臼となります。亜脱臼は、肩がはまりきっている状態から不安定となり関節がずれた状態を指します。
人間のすべての関節の中で、脱臼の頻度は80%が肩関節によるものです。それは構造上、自由に動くことができる反面、不安定な作りになっているのも原因の一つです。また脳卒中片麻痺の方で30%~80%の方は亜脱臼が認められます。
しかし亜脱臼を起こしているからといって、それだけでは痛みは出現しません。あくまで痛みは二次的なものによって発生します。
・痛み
脳卒中の片麻痺で肩の痛みは頻発し、最も多い二次的障害とされています。痛みは一般的には2~3か月のうちに起こることが多く、早ければ発症後2週間で出現することもあります。発症から6か月後には8割の人が消失する報告もありますが、2割の方は6か月を超えても痛みが継続し、慢性化することもあります。慢性化した痛みになると睡眠の妨げになったり、イライラが募ったり生活の質は低下してしまいます。
ブルンストロームステージで肩の痛みに差が出る?
以前に片麻痺の段階についてお話したのを覚えているでしょうか?
詳しく知りたいという方はこちらを先に読むと分かりやすいかと思います。
簡単に説明すると、片麻痺の回復段階にはステージがあり、ブルンストロームステージという名前で分けられるのが一般的です。
ステージはⅠからⅥまでありまして、
Ⅰ、意識して動かそうとしても動かない(弛緩状態、だらっと垂れている)
Ⅱ、意識すると少し動く
Ⅲ、力が入りすぎる (歩くのに対し、手が上がったり、指がグーになったりする)
Ⅳ、力が入りすぎることが減り、少し自由に動かせる
Ⅴ、自由に動かせるが、麻痺をしていない手足の動きには劣る
Ⅵ、麻痺のしていない手足と、さほど変わらないほど動く
の6段階に分けられます。
この6段階の中でも、痛みの状況は少し変わってきます。
この中でもⅠ~Ⅲレベルは安静にしているときや、動かしたときに痛みがでることが多いです。
Ⅳ~Ⅴレベルは、安静にしているときよりも、動作をしているときに多いとされます。この原因は肩回りの筋肉が不均衡な働きをすることや、骨や筋肉の並びが崩れてしまうことで、肩を滑らかに動かすことが出来なくなってしまいます。そのため動作時痛として痛みが生じます。
Ⅵレベルは、不均衡さや骨、筋肉の配列も崩れが少ないため、痛みが起こる原因が少なく訴えほとんどみられません。
またⅠ~Ⅱレベルの方は筋肉が弛緩(力が入っていない)状態で、上肢の重みが重力に引かれ続ける姿勢にあると上腕骨は亜脱臼が起こすことが多いです。
まとめ
・肩のトラブルは手が上がらない、亜脱臼、痛みなどがよく挙がる問題となる
・痛みは片麻痺の方にはよく頻発する
・ブルンストロームステージで痛みに差が出る可能性がある
今日は脳卒中片麻痺時に起こってくる上肢の問題について取り上げてきました。痛みは長く続くと、気分は落ち込み生活を辛いものに変えてしまいます。そうならないように原因をしり、対処できればいいですね。明日はなぜ痛みがでるのか?どう対応していくかなどを話したいと思います。
肩の安定性を保つために、病院ではこのようなサポーターを利用します。大きさや左右、サイズも選べて、肩を安定させてくれる作用があります。しかしずっと着用するのは蒸れたり、血管等を圧迫する恐れがあるため、肩を安定させたいときに使用してみましょう。
ドコモからYモバイルへ切り替え 店舗に行ってみた!!
こんにちは、ラミマルです。
今日は携帯電話についてのお話です。
いつもと趣向は変わりますが、以前も携帯電話の乗り換えの話をしたのを覚えていますか?
アハモと既存の料金比較?ドコモに直接きいてみた!! - ラミマルブログ
これですね。このラミマルブログでは主に医療関係の情報を発信していますが、実をいうとですね・・・
医療関係の内容より、この携帯記事を見にこられるユーザーさんのほうが多いんです(笑)注目記事のトップがアハモなのは見ないでください( ;∀;)
まあアハモがそれだけ関心が強いってことなんでしょね。
でも正直ちょっと悲しくなりますよね(笑)
はい、では本題に入っていきましょ。
今日はスマホの料金をいかに抑えるかということで、ドコモユーザーのラミマルがYモバイルの店舗に行ってきました。

もくじ
どうしてYモバイルにしたか
今、たくさんの格安携帯がありますね。その中でもどうしてYモバイルを選んだかですね。ネットにていろいろ選べるのは知っています。しかしやったことがないから分からないというのが大きいですね。脆弱というやつです(笑)
なので、今まで長い間ドコモにお世話になっていました。しかし身近に実店舗のあるYモバイルがあるので、安いならそちらにしようとやっと重い腰をあげました。
ネットだけの対応では心配なこともあるので、店舗で対応してくれるというのが強みだと思います。
通信速度やエリアはそこまで気にしていません、容量もそこまで必要ではなかったので、いろいろこだわりがある方は自分にあった会社を選びましょう。
Yモバイル店舗直撃
やはり気になるのはお値段です。ドコモからYモバイルへの変更でどの程度安くなるのかを聞いていきました。
以前にもラミマル家族の携帯料金をお伝えしました、
ラミマル家族は5ギガのシェアパックを奥さんと分け合っており、キッズ携帯の1台の計3台で稼働しています。またネットはドコモ光を利用中。
主回線6500円 奥さん1000円 子ども1500円 ネット6000円
の合計15000円
Yモバイルに切り替えると
主回線1000円 奥さん1000円 子供1000円 ネット6000円
の合計9000円
と提示されました。
ちなみにYモバイルもプランがS、M、Lとありまして
Sが1980円で3ギガ
Mが2980円で15ギガ
Lが3780円で25ギガ
利用できるそうです。また家族割引や自宅に光ネットを引き込む場合はどちらでも1000円引きになるそうです。
また現在キャンペーンをしており、機種も格安で購入することができます。
ちなみにこの2台の携帯でしたら、約3万ほどする携帯が980円で購入できるそうです。これは乗り換えの特典なのかもしれませんが、たった980円で使えるのはありがたいことです。
月々の分割ではないですよ、機種料金が980円らしいです。ちなみにラミマルのドコモの携帯もボロボロなのでこちらの携帯に切り替えようと目論んでいます。
また5Gに対応している機種や、アイフォンも取り扱っており、その場合は値段は機種相応らしいのですが、アンドロイドでしたら9800円が上限で購入できます。
値段は安くなりますが、2つ気がかりなことがあります。
一つは通話についてです。Yモバイルでは無料通話はついていないため、10分間の通話を利用すると770円の追加になります。また留守番電話サービスも特別必要ではないですが、ドコモでは普通に利用していたので、これもオプションで追加すると料金がかかります。
そしてもう一つがYモバイルにはキッズ携帯がないそうです。そのため普通の携帯を子供に渡すことになります。子供的には嬉しいことでしょうが、なんにでも繋がる携帯を与えてしまうのは、少し気が引けます。フィルターはかけられるとのことですが、少し考えてから答えを出したいと思います。
足かせになったのはドコモの違約金
ラミマルもすぐYモバイルに移りたかったのですが、足かせになったのはドコモ2年縛りの違約金です。現在は2019年10月1日以降に契約した新プラン、ギガホ、ギガホライトを契約した方は違約金が1000円でいいそうですが、ラミマルは旧プランの契約らしいので、違約金が9500円かかるとのことでした。
この違約金やその他の乗り換えの足かせになっていますね。ほんとに憎たらしいです(笑)ちなみにラミマルの次の乗り換えの時期は来年の5月らしいです。そんなに待てるか~と、苛立ちを隠せません。
ちなみに今日発表のニュースで違約金の見直しが話に上がっているようです。
近日中に変わらないか期待しますが、それは無理でしょうね。
乗り換えをするには
ちなみに乗り換えをするには、既存の携帯会社から乗り換えをするときは、店舗かドコモのインフォメーションに連絡(151)してMNP予約番号が必要になります。またインターネットに乗り換える際も事業者変更承諾番号というものも必要になるそうです。是非準備をして乗り換えに挑戦してみてください。
最後に
携帯はとても便利になものです。しかし携帯料金は0円ではありません。月々の支払なので、チリも積もれば山となり、気づいたらかなりのお金を無駄にしているかもしれません。
なのでこまめに見直してみるのも節約に繋がるでしょう。携帯が古くなった方や乗り換えを考えている方は、一度検討してみてはどうでしょうか?
今回、携帯を見直すきっかけを与えてくれた一冊です。最近よくとりあげられていますね。携帯料金以外にも見直せばよいものを紹介してくれています。気になった方は手に取ってみてください。


