ダイエット、デブエット、シャルロット
こんにちは、ラミマルです。
以前、ラミマルはダイエットしていると話しましたね。
おそらく雑談のところに入っています。
実は、一日2食でダイエットしています。
今一月ほど実践していますが、もともと3食食べていた人間が、2食になると食べれるときに食べとけーって感じで、その2食の量がかなり増えています。
体重計があれば、体重は測りながら食べる量をセーブするんですが、現在体重計が壊れてますので、はたして何キロになっていることやら(笑)
とりあえず近日中に体重計を買いにいこうと思っています。
ちなみに書くことが詰まったら、このような雑談が盛り込まれていることは秘密です(笑)
注意障害の病態理解と関わり方
こんにちは、ラミマルです。
今日はその中でも注意障害をピックアップしたいと思います。
注意障害は、高次脳機能障害の中でもよく起こってくるもので、どういうものか知っておいて損はないと思います。
では今日も進めていきましょう。

もくじ
注意障害とは
高次脳機能障害の中でも4割近くの方に注意障害が出現すると言われています。注意障害は主に全般性注意と方向性注意の2つに分けられます。
方向性注意は、空間に対して一定の方向にしか注意が向かず、この障害によって起こるのが半側空間無視です。
全般性の注意は
- 注意を一点に集中させる力
- 注意を維持し、持続させる力
- 複数の刺激に同時に注意を向ける力
- 注意の方向を転換される力
に分けられます。つまり注意にもいろいろな種類があり、その時々で注意を使い分けをしています。一点集中する際は、周りの目に映るものや、聞こえるものをシャットアウトし集中することができます。また他方に注意を向ける必要がある際は、周囲に注意を払い切り替えながら過ごすことができます。
この全般性注意はあらゆる活動の根本、また精神活動の基盤となるもので、注意機能が低下するとその他の認知機能も低下します。
このピラミッドは神経心理ピラミッドといい、高次な活動に向かうほど、下に積みあがっているものが行えないと実行できないと言われています。
簡単に説明すると、まず眠かったり、やるぞ~という心的エネルギーがなければ注意や集中力はもとより、論理的思考などには到底行きつきません。
その中でも、注意力、集中力というのは基礎レベル(下層)のピラミットに属しており、情報処理に対しての第一弾、精神活動の基盤とされています。
そのため注意が働かなければ、記憶や遂行能力といった高次な活動は行いにくくなります。
注意機能の評価
注意機能の評価には机にて行う検査法で標準注意検査法(CAT)というものがあります。これは数唱を行ったり、文字や図柄の抹消、音を聞いて計算をこなしたりとボリューミーな検査になっています。
かなり内容の濃い検査なので、終わるころにはクタクタになる方をよく見かけます。
また日常生活観察による検査では、日常観察による注意評価スケールがあります。これは日常生活でみられる症状を、点数化し点数が高いほど重症度が高いというテストになっています。
これらの評価を継時的に行い、リハビリの効果判定に利用していきます。
注意障害での関わり方
注意障害に関わりで大事なことは、周りに気を取られる環境では行わないことです。ガヤガヤした空間ではそちらに気を取られて集中ができません。出来るだけ静かな環境で取り組めるようにしましょう。
その上で、まずは持続して集中できる机上課題から始めるのが無難かと思います。それでも注意が散漫になることはあるため、その都度声掛けや確認を繰り返すことが大事になります。
この作業を繰り返し行いながら、少しずつ難易度を上げていき選択性の課題や、注意の切り替えを必要とする内容、同時に処理を必要とする課題へと移行していきます。
そして随時、検査にてリハビリの効果を判定して評価を行っていきます。
家族として、どう関わっていくか
大事になってくるのは、本人がどういう状態かを理解することがスタートです。数あるエラーの根源はどんな病態から来ているか知ることで、家族としても受け取り方は変わるでしょう。
また本人が注意障害の認識をより意識できるよう、机上の訓練や日常生活での関わりの中で、自分で取り組めるような促しや働きかけが必要になってきます。そのような関わりが身近で出来るように、家族自身も注意障害にどう関わっていくべきか学んでいく必要はあります。
最後に
どの障害にも言えることですが、病気になった本人も苦しいですが、それを見ている家族さんも同じように苦しんでいるでしょう。すべてを抱え込んで解決する必要はないと思います。苦しいときは医療機関に相談したり、カウンセリングにて気持ちを落ち着かせることも必要です。相談できる所は0ではないことは忘れないでください。
前頭葉障害 原因疾患について
こんにちは、ラミマルです。
今日も前頭葉障害についてお伝えしていきます。
先日も前頭葉障害について書きましたが、原因疾患に関して少し加筆していこうと思います。
あわせて読んでもらうと分かりやすいかと思います。

もくじ
前頭葉障害とは
事故や脳卒中にて、前頭葉つまり脳の前方にダメージを受けると様々な症状が起こります。厚生労働省が定めた前頭葉障害の4つの症状は
- 遂行機能障害
- 記憶障害
- 注意障害
- 社会的行動障害
となっています。
この中で遂行機能障害と社会的行動障害については、前回の記事で触れさせてもらいました。社会適応障害として、①意欲・発動性の低下、②情動コントロール障害、③対人関係の障害、④依存的行動、⑤固執とされています。
つまり、何もやる気が起きない、やろうとしない状況、感情がコントロール出来ずすぐに怒り出す、他人と協調した関係が築けない、依存した行動、相手の意見や考えを聞かないなどの症状がみられたりします。
また前頭葉のメカニズムはまだ解明されていない部分が多いとされています。そのため前頭葉障害の対応やリハビリもまだまだ十分な効果が上げられていないのが現状です。
前頭葉障害が起こりやすい病気
脳梗塞
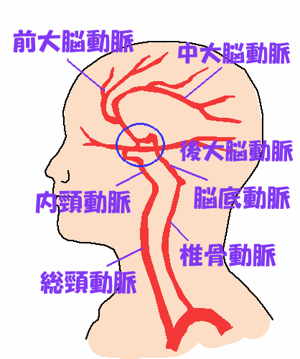
https://twitter.com/iryou_tubuyaki/status/390849967054536704?lang=bg
脳梗塞では内頚動脈や中大脳動脈、前大脳動脈が閉塞することで前頭葉症状が現れやすいとされています。
脳出血
前頭葉皮質下出血、尾状核出血や被殻出血の前頭葉側に広がるタイプ、視床出血の内側核に及ぶものなどは前頭葉症状が現れやすいとされています。これは内側核が前頭前野と連絡があるからとされています。つまり前頭葉周辺の出血や、前頭葉と関わりのある部位が出血すると、前頭葉症状が現れます。
クモ膜下出血
上記の脳梗塞の図に書いてある内頚動脈周辺の動脈瘤は、前頭葉周辺に位置することから、脳動脈瘤破裂やその後の血管攣縮(脳動脈瘤破裂後、周辺血管が狭まって血流障害が起こる)によって、前頭葉障害や記憶障害が見られます。
ラミマル自身も、いくつもクモ膜下出血の患者さんを担当してきましたが、どの人にも言えるのが、ぼぉーっとしていることや、記憶障害が見られたり、意欲や発動性が低下しているということです。
脳外傷
交通事故なので脳を大きく揺さぶられる際に、凹凸のある前頭蓋底などで前頭葉付近を損傷することが多いです。前頭葉がダメージを受けるので、これらも前頭葉症状を起こすことが多く見られます。
脳腫瘍
脳腫瘍が発見される時は大きくなってことが多く、前頭葉周辺に巨大化した腫瘍は症状を起こすことがあります。また腫瘍を取り除くため、開頭手術にて前方から手術をする際は、前頭葉もダメージを受けることがあります。また放射線治療も前頭葉症状が出ることもあります。
腫瘍の摘出を何度も行うことで、記憶面が著しく低下している患者さんもいました。
低酸素脳症
窒息や溺れたり、一酸化炭素中毒などで脳に酸素が供給されない状況が続くと、視空間認知障害や前頭葉障害が起こりやすいとされています。
最後に
脳卒中の中でも、クモ膜下出血に前頭葉症状がよく出現します。起こりやすい年齢としては40~50歳代が最も多いとされていますが、小児から高齢者まで発症します。そのため社会復帰には前頭葉障害とどう付き合っていくかがポイントとなってきます。
介助の基本 押さえておきたい起居、移乗のポイント
こんにちは、ラミマルです。
みなさん介助で腰が痛くなってないでしょうか?
今日は起居動作や移乗動作の介助方法をお伝えしていきます。
これを見て、少しでも介助が楽になれば幸いです。

もくじ
介助方法での悩み
この写真の人みたいに誰しもムキムキだったら、介助も楽かもしれません。しかし介助で必要になってくるのは筋肉だけでなく、正しい介助方法です。よく聞くのは、
・上手にベッドから起こすことができない
・車いすやベッドに移すのが大変
・移していると腰が痛くなる
この辺りでしょうか。
確かに介助量が多い人を起こしたり、移乗させたりするのは一苦労です。
介助方法の押さえておきたい4つのポイント
1、足幅を広くとり介助を行う
介助者が介助をする際、大きな力が必要となります。そのときに支える足を狭くとっていては介助者は安定しないはずです。介助者が安定しなければ、される側も不安に感じます。そのために足幅に広くとり下半身を安定させることが大事になります。
2、重心を低くして、患者さんの重心を感じながら移動
重心が高い状態で介助を行うと、腰に負担がかかります。そのため介助者の重心を低くして介助を行うことで、腰に対する負担は減ります。またやみくもに介助しても上手に動かせません。患者さんの重いところは頭、腰、足と分かれています。なので体をまとめて小さくし、重い部分を上手に誘導しましょう。誘導方法は下に記載します。
3、できるだけ体を近づけて介助を行う
重いものをもつときに身体の遠いところで移動させようとすると、腰にかかる負担は大きいものになります。そのため出来るだけ体を近づけることで、介助量を減らすことができます。
4、大きな筋肉を使って介助する
手先だけで移乗や介助を行おうとすると、体を痛めるもとです。腰や背中、足の筋肉を中心に使い、無理のない介助を行いましょう。
腰痛は意識していても起こります。しかし正しい介助方法を知っておけば、体にかかる負担は少しでも減らすことができます。そのため普段介助をする機会がある方は、意識してみてくださいね。
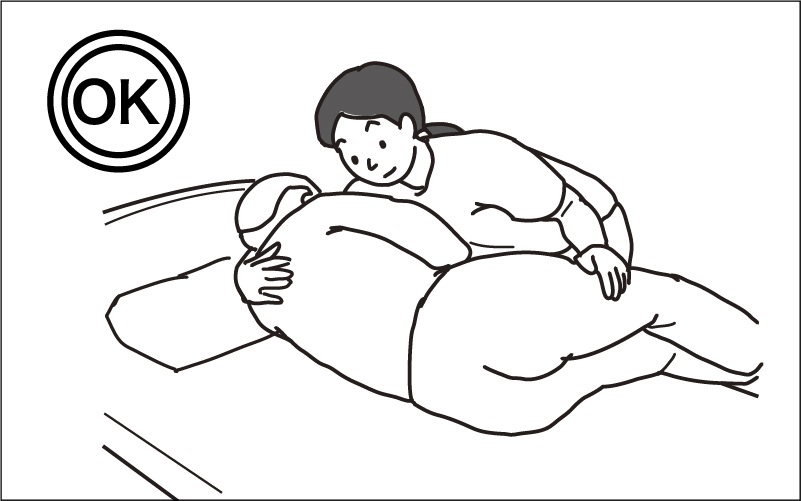
寝返りの介助方法
寝返りの介助方法をお伝えします。
- まず寝返る側のスペースを確保しましょう
- 患者さんの両膝を立てましょう
- 両腕を胸の前で組みましょう
- 身体を近づけ、肩と臀部を持ちます
- 支えながら、寝返る側に誘導します
まずスペースがなければ寝返れませんので、少し体をずらしスペースを作りましょう。次に膝と手を組み、体を小さくまとめましょう。体を近づけ臀部を持ち寝返る方向に誘導します。
この時の注意点としては、片麻痺であれば麻痺していない方向に起きるのがベターです。麻痺した肩は、下に敷きこむと痛みが出る可能性があります。また寝返る際は、麻痺している手足がついてこないと痛みに繋がることもあるので、肩や股関節は寝返る方向にまとめて動かしましょう。
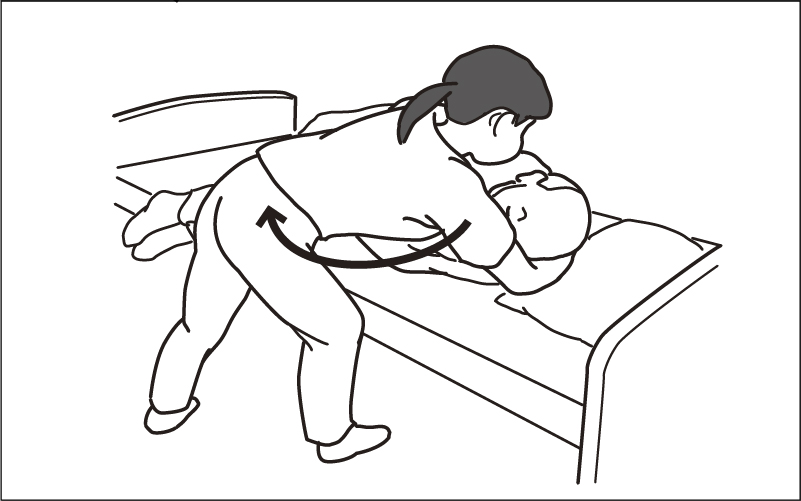
起き上がりの介助方法
起き上がりの介助方法をお伝えします
- 腕を患者さんの首下から差し入れ、もう一方で膝を抱えます
- 両足をベッドから降ろします
- てこの原理を使い、臀部を視点に身体を起こします
- ベッドに座ると、倒れないように支えましょう
起き上がる際は、声掛けが大事です。いきなりぐわぁーと起きるとびっくりしますし、緊張が入る方であれば、痙性を助長してしまいます。ゆっくり起こして安定した姿勢を提供してあげてください。
移乗動作の介助方法
次は移乗時の介助方法をお伝えします。移乗時の注意点は、
ベッドと車いすの距離が遠いと、移動距離が遠くなるので出来るだけ移乗の距離が短くなるようにしましょう。またブレーキを忘れると移乗の際、車いすが動き大変危険です。しっかり止めましょう。
そしてスキンテアのときもお伝えしましたが、外せるタイプの車いすであれば、アームサポートとフットレストは外して移乗しましょう。そうすることで無駄な接触を避けることができます。また立ちあがりやすいように、浅めに座ることも大事です。

また車いすの位置は、麻痺がないほうにつけることが基本となり、ベッドに対して30°~45°が移りやすい位置となります。この車いすの位置取りでは右片麻痺での車いすのセットの仕方になります。
このときに注意するのが、麻痺している側の足がきちんと地面についているかです。足が浮き上がるとバランスが崩れやすくなるので、介助者の両膝で膝を伸ばすように支えることで足が床につきます。
どんなに意識していても、腰が痛くなることもあります。ラミマルもたまに無理をし過ぎると腰がいたくなることがあります。そんな時は無理をせず安静にし、それでも仕事にいなきゃいけないときはコルセットを着用したりします。コルセットをして腰が安定すれば、痛みも少しやわらぐはずです。
もし痛みがあって、それでも介助が必要であれば一つ検討してみてください。
最後に
患者さんによってを、介助方法は変わりますが、最優先なのは転倒させないことです。そして動作に移るときは、意思疎通をすることが何よりも安心につながります。効率のよい介助方法を身につけ腰痛予防や、楽な方法を身につけましょう。
体重計について
こんばんは、ラミマルです。
今日はお勉強は少しお休みです。
現在ラミマルは体重を気にしており、まめに体重計に乗ります。
先日、体重計に乗るとパキッとおかしな音がしました。
そうです、体重計のはしっこが壊れました。
乗れることは乗れるのですが、電子体重計で体重が定まらないため、正確な数値は測れません(笑)
重すぎたのかもしれませんね(笑)
なので近日中に買いに行こうと思っています。
体脂肪率などあってもあまり測らないため、多機能なものじゃなく安価なもので済まそうと考えているラミマルです。
また暇なとき、ダイエットの状況なども書いていこうと思います。
またおすすめの体重計でもありましたら、教えてください。
脳卒中になったらセラピストはここを見ている!!評価のポイントとは?
こんにちは、ラミマルです。
今日は、脳卒中になったときリハビリのセラピストが何を評価しているのかをお話しします。
リハビリ前には、どのくらい動けるかなど必ず評価を行っています。
その評価を初期、中期、最終と行い予後を見定めていきます。
では今日は、評価についてのお話です。

もくじ
会う前には
画像所見
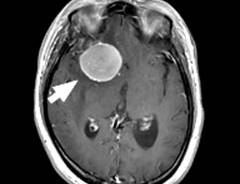
CTやMRIの画像所見を評価します。脳卒中でも出血、梗塞、くも膜下出血の3つがあります。出血であれば、出血部位や出血量などを確認します。梗塞であれば、どの血管が詰まりどの範囲が梗塞の影響を受けているかを評価します。
出血や梗塞部位を確認することで麻痺の程度や、高次脳機能障害が出現しそうかなど、ざっくりとした判断を行います。
リハ時間では
全体像の把握
細かい評価を行う前にざっくり全体の評価をします。意識障害がないか、意思疎通が取れるか、コミュニケーションが順調かなど確認します。また血圧や体温、血中酸素飽和度(SPO2)などバイタルチェックも欠かせません。意識レベルが低い人であればJCS(日本昏睡尺度)を取ります。失語等があれば、意思疎通やコミュニケーションがスムースにいかないこともあります。
関節可動域測定
手足などすべての関節がどのくらい動くかを評価します。関節可動域測定は随意運動の基礎となるもので、どのくらいの範囲で痛みがでるかや制限があるかなどを評価します。回復期に来た時にすでに手が腫れ上がり(浮腫)、手指の可動域が制限されている場合などは、動かさないと手が固まってしまう(拘縮)可能性があります。
筋力検査(MMT,GMT)
筋力を見ることで、筋力低下や低下している部位などを評価します。どの部位の筋力を鍛えるかなど評価をし、治療効果の判定とします。また握力や手指のピンチ力も計測します。
感覚
表在感覚や、深部感覚などの感覚を評価します。物が触れた感じや温度や痛みの感覚、手足の位置がどこにあるかの感覚(位置覚)、どのくらい手足が動いたかの感覚(運動覚)などがあります。
合わせて読むとイメージしやすいかと思います。
痛み
どこに痛みがあるか評価します。それがじっとしてても痛いのか、動かしたときに痛いのか、荷重がかかった時痛いのか、痛みの度合い、場所など細かく評価します。
ブルンストロームステージ
麻痺の運動機能検査として広く使われています。麻痺のステージがⅠ~Ⅵまであり、回復過程によって麻痺の分離度などが評価できます。
筋緊張検査
筋緊張の状態を調べるために、腱反射や緊張の状態を調べたりします。筋緊張異常によって手足の変形や、日常生活に影響を予測したりするために評価を行います。
姿勢評価
寝ている状態、座っている状態、立っている状態などの姿勢を評価します。麻痺があると膝下と床とのすき間が出来たりします。力が入らないことや感覚がないため、かなり曲がった姿勢で寝ていることもよく見られます。また座位や立位の姿勢自体が保持できないこともあるので、姿勢の評価をする必要があります。
動作分析
起居動作や歩行状態等、どう動くかを評価します。体をそらしたり、足をぶん回したり、すったりしながら歩く歩容がどこの問題で起こっているか分析し、どう変化していくかなどを評価していきます。
日常生活動作の評価
食事動作や更衣動作、排せつ動作、入浴動作など日常での生活状態を評価します。動作を見るだけでなく、自分でどのくらい行っているかなどFIMという評価で日常生活の動きを観察します。このFIMに関してはまた詳しく説明したいと思います。
認知症検査
HDS-R(改訂長谷川式簡易知能評価スケール)やMMSEといった認知症を検査するものです。よく今日は何日ですか?ここはどこでしょう?と聞くのがこの検査になります。
高次脳機能検査
これも細かく分けるとたくさんの検査が必要となるので、ある程度目星をつけて検査を行っていきます。これはCTやMRIの画像所見や実際の症状と照らし合わせながら、実施していきます。やみくもに取るのは、患者さんの疲労や時間の無駄に繋がってしまうためです。
合わせて読むと分かりやすいかと思います。
まだまだ細かな評価はありますが、脳卒中になるとざっとこの辺りを評価します。画像所見や現在の状況、回復度合いを経過観察しながら予後を見定めていきます。
最後に
脳卒中になると、こういう視点でリハビリのセラピストは評価を行っています。評価の内容を知ると自分の状態を客観的に知ることができ、どういうことを頑張る必要があるのか見えてくるかもしれませんね。